Πως η εισαγωγή νέων τεχνικών και τεχνολογιών στην Ελλάδα θα μειώσει την απώλεια των κάτω άκρων και το κόστος από την πανδημία του 21ου αιώνα;
Γράφει o Αναπλ. Καθηγητής Αγγειοχειρουργικής, Dr. Θεοδόσιος Μπίσδας, επίσημος αντιπρόσωπος της παγκόσμιας εταιρείας κρίσιμης ισχαιμίας ποδιού (CLI Global Society) στην Ελλάδα.
Ο διαβήτης αποτελεί στη σύγχρονη εποχή μια παγκόσμια πανδημία. Οι σύγχρονες στατιστικές είναι παραπάνω από ανησυχητικές: υπολογίζεται ότι το 2011 γύρω στους 366 εκατομμύρια ασθενείς παγκοσμίως έπασχαν από διαβήτη. Αυτός ο αριθμός θα αυξηθεί στα 552 εκατομμύρια το 2030, που αντιστοιχεί στο 9.9% του ενήλικου πληθυσμού. Είναι σημαντικό να επισημανθεί ότι 1 στους 4 ασθενείς με διαβήτη, θα εμφανίσει διαβητικό έλκος κατά τη διάρκεια της ζωής του. Εάν δεν αντιμετωπισθούν εγκαίρως, 50% των ελκών θα υποστούν επιμόλυνση και 20% αυτών θα υποστούν ακρωτηριασμό. (το 8% ήδη μέσα στον πρώτο χρόνο από τη στιγμή της εμφάνισης). Για την ακρίβεια, το 70% με 80% όλων των μη τραυματικών ακρωτηριασμών διεξάγονται σε διαβητικούς. Υπολογίζεται ότι πάνω από ένα εκατομμύριο ακρωτηριασμοί πραγματοποιούνται σε διαβητικούς παγκοσμίως κάθε χρόνο. Αυτό αντιστοιχεί σε 1 ακρωτηριασμό ανά 20 δευτερόλεπτα σε κάποιο σημείο του πλανήτη.
Τι είναι το διαβητικό πόδι;
Το διαβητικό πόδι περιλαμβάνεται κάτω από τον ευρύτερο όρο της κρίσιμης ισχαιμίας του ποδιού (critical limb ischemia, CLI). Αυτή αποτελεί την πιο βαριά μορφή χρόνιας αποφρακτικής αρτηριοπάθειας. Τα συμπτώματα της κρίσιμης ισχαιμίας ποικίλουν από πόνο στα πόδια σε ηρεμία μέχρι την εμφάνιση μικρών ελκών ή εκτεταμένης γάγγραινας. Σε αντίθεση με όλες τις άλλες αιτίες που μπορεί να οδηγήσουν σε κρίσιμη ισχαιμία του ποδιού .(κάπνισμα, νεφρική ανεπάρκεια, χρόνια χρήση κορτιζόνης κ.α.). Το διαβητικό πόδι είναι αποτέλεσμα της παράλληλης εμφάνισης πολλαπλών προβλημάτων: απόφραξη αγγείων, περιφερική νευροπάθεια, οστεομυελίτιδα, δημιουργία ελκών και αρθροπάθεια.
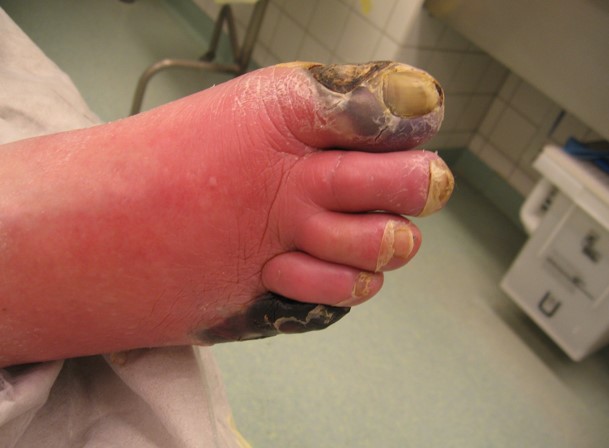
Εικόνα 1. Κλινική εικόνα γάγγραινας του 1ου και 5ου δακτύλου σε ασθενή με διαβητικό πόδι.
Πως πρέπει να προσεγγίζεται ένα διαβητικό πόδι;
Το διαβητικό πόδι είναι μια πολύπλοκη πάθηση οι οποία πρέπει να προσεγγίζεται από μια εξειδικευμένη ομάδα ιατρών. Σε αυτή πρέπει να περιλαμβάνεται τουλάχιστον ένας διαβητολόγος και ένας αγγειοχειρουργός. Η κλινική εξέταση πρέπει να είναι ενδελεχής με τη λήψη ιστορικού για την παρουσία παλαιότερων ελκών. Η εξέταση της επιφάνειας καθώς και της κινητικότητας του ποδιού και των δακτύλων και ο έλεγχος ύπαρξης νευροπάθειας ή παραμορφώσεων των αρθρώσεων. Στους διαβητικούς ασθενείς, ο έλεγχος πιθανών σημείων έντονης συμπίεσης του δέρματος από πιθανές ανώμαλες επιφάνειες του παπουτσιού είναι επίσης εξαιρετικής σημασίας για την πρόληψη τέτοιων ελκών. Η αγγειοχειρουργική εκτίμηση έχει ως σκοπό τον έλεγχο της κατάστασης των αρτηριών του ασθενούς. Σε περίπτωση ισχαιμίας, είναι απαραίτητη η άμεση προσπάθεια επαναιμάτωσης του κάτω άκρου. Είναι πολύ σημαντικό, προς ενημέρωση των ασθενών, ότι δεν επιτρέπεται να πραγματοποιείται κανένας ακρωτηριασμός διαβητικού ποδιού χωρίς προηγούμενη διαγνωστική ψηφιακή αγγειογραφία.
Οι νέες ενδαγγειακές τεχνικές και ο ρόλος της ανοικτής χειρουργικής.
Η μεγάλη τεχνική δυσκολία στους ασθενείς με διαβητικό πόδι είναι ότι τα αγγεία που εμφανίζουν αποφράξεις είναι μικρού ή μεσαίου μεγέθους. Εντοπίζονται κυρίως κάτω από το γόνατο και η διέλευση μέσω αυτών των αποφράξεων μπορεί να είναι ιδιαίτερα απαιτητική. Οι νέες ενδαγγειακές τεχνικές (ανάστροφη παρακέντηση, χρήση συσκευών επανεισόδου, χρήση ειδικών συρμάτων και υποστηρικτικών καθετήρων) επιτρέπουν την επιτυχή διάνοιξη των αγγείων αυτών από το γόνατο μέχρι και τα δάκτυλα του ποδιού.
Η διατήρηση της βατότητας των αγγείων επιτυγχάνεται:
(1) με τη χρήση ενός μπαλονιού ή στεντ στο σημείο της βλάβης.
(2) με τη χρήση ειδικής συσκευής για την αφαίρεση της πλάκας (αθηροτόμος) και την επικάλυψη της επιφάνειας των αγγείων με ειδικό φάρμακο.
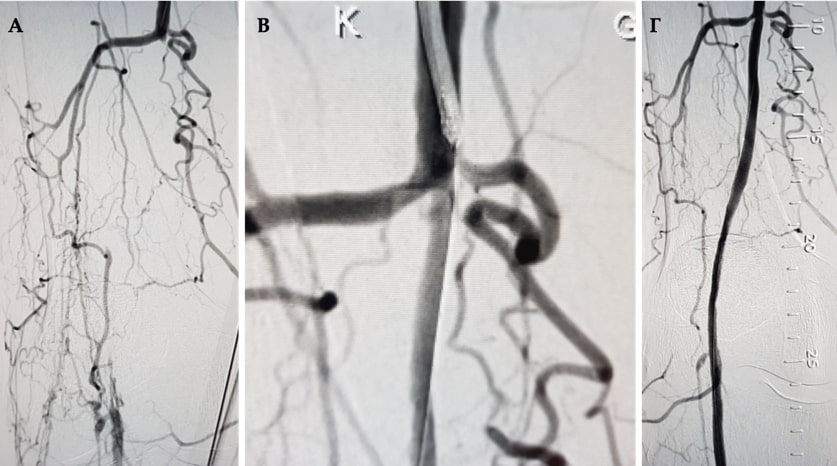
Εικόνα 2. Διάνοιξη του αγγείου σε ασθενή με διαβητικό πόδι με τη χρήση ειδικού αθηροτόμου (α: το αγγείο πλήρως αποφραγμενο, β: ο αθηροτόμος αφαιρεί ελάχιστα επεμβατικά την πλάκα, γ: το αγγείο πλήρως ανοιχτό).
Πρόσφατες έρευνες από τη χρήση αυτών των μεθόδων σε εξειδικευμένα κέντρα της Αμερικής και της Ευρώπης έδειξαν ότι η χρήση τους μείωσε δραματικά τους ακρωτηριασμούς και έμμεσα επέκτεινε τη διάρκεια ζωής των ασθενών με διαβητικό πόδι. Οι νέες αυτές τεχνικές είναι διαθέσιμες σε πολύ εξειδικευμένα κέντρα στην Ελλάδα.
Σε περίπτωση όπου η ενδαγγειακή προσέγγιση δεν είναι επιτυχής ή ο αγγειοχειρουργός εκτιμάει εξαρχής ότι δεν θα είναι εφικτή (ιδιαίτερα εκτεταμένη βλάβη, ιδιαίτερα επασβεστωμένα αγγεία κτλ.), τότε πρέπει να ακολουθείται μια ανοικτή χειρουργική παράκαμψη (bypass) κατά προτίμηση με μια από τις φλέβες του ποδιού.
Όταν δεν υπάρχει λύση πέρα από τον ακρωτηριασμό: Η τεχνική μετατροπής των φλεβών σε αρτηρίες
Σε εξαιρετικά βαρείες περιπτώσεις. Όπου είτε ο ασθενής προσέρχεται στον Αγγειοχειρουργό σε προχωρημένο στάδιο γάγγραινας ή η κατάσταση των αρτηριών του κάτω άκρου δεν επιφέρει περαιτέρω βελτίωση, υπάρχει η τελευταία δυνατότητα επαναιμάτωσης του κάτω άκρου μέσω της μετατροπής των φλεβών του ποδιού σε αρτηρίες. Η διαδικασία αυτή είναι πολύπλοκη και διενεργείται σε επιλεγµένα κέντρα σε όλη την Ευρώπη. Υποψήφιοι για αυτού του είδους επέμβασης είναι ασθενείς που δεν έχουν άλλη δυνατότητα θεραπείας της κρίσιμης ισχαιμίας πέρα από τον εκτεταμένο ακρωτηριασμό του κάτω άκρου.
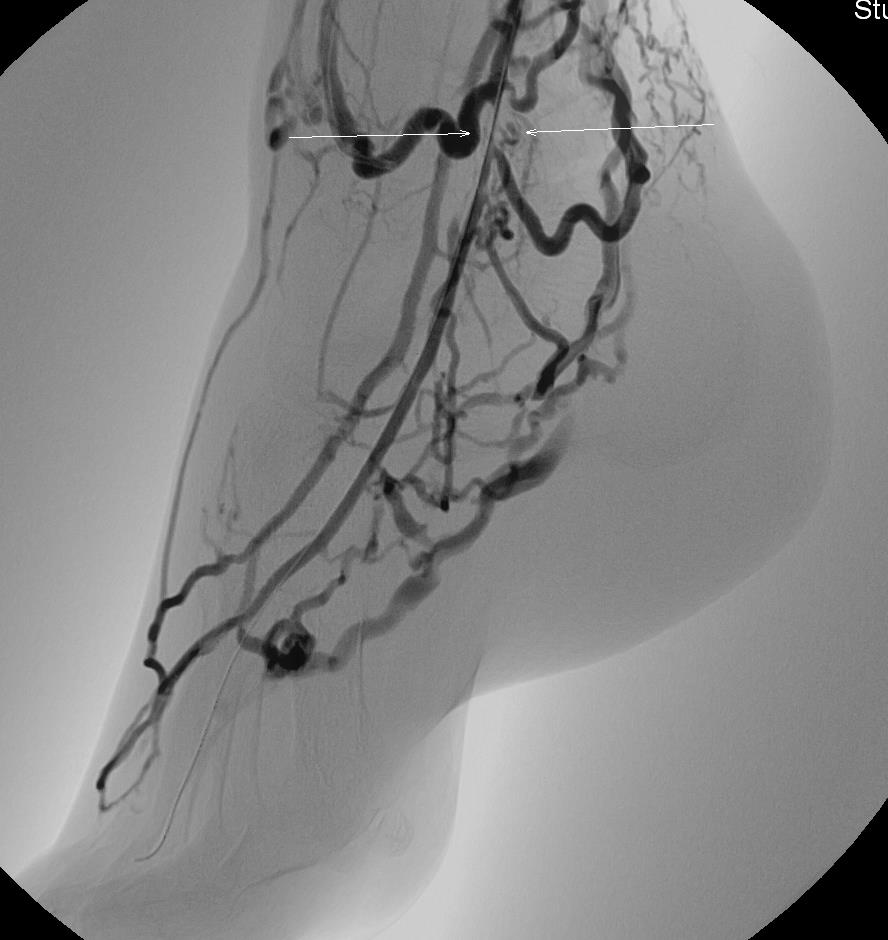
Εικόνα 3. Δημιουργία φίστουλας μεταξύ αρτηρίας και φλεβών του κάτω άκρου: Τα αγγεία που εμφανίζονται να σκιαγράφονται είναι φλέβες που έχουν ενωθεί με μια αρτηρία και μεταφέρουν αυτές το οξυγόνο στην περιοχή της γάγγραινας.
Νέα μέθοδος ελέγχου του διαβητικού ποδιού: η χρήση υποδόριων ανιχνευτών οξυγόνου
Μια νέα πρωτοποριακή μέθοδος είναι ήδη διαθέσιμη στην Ελλάδα, η οποία έχει ως στόχο τη συνεχή παρακολούθηση της αιμάτωσης των κάτω άκρων σε ασθενείς με κρίσιμη ισχαιμία ή διαβητικό πόδι.
Η μέθοδος αυτή περιλαμβάνει τη μόνιμη τοποθέτηση ειδικών αισθητήρων 1mm κάτω από το δέρμα σε συγκεκριμένες θέσεις του ποδιού και στο δεξί ή αριστερό βραχίονα. Οι αισθητήρες αυτοί ανιχνεύονται από ηλεκτρόδια που τοποθετεί ο ιατρός πάνω στο δέρμα και επιτρέπουν την καταμέτρηση του επιπέδου οξυγόνωσης των ιστών. Οι τιμές που λαμβάνονται ενημερώνουν τον αγγειοχειρουργό για το επίπεδο αιμάτωσης του κάτω άκρου και του επιτρέπουν να επέμβει πολύ πριν την εμφάνιση ενός έλκους.
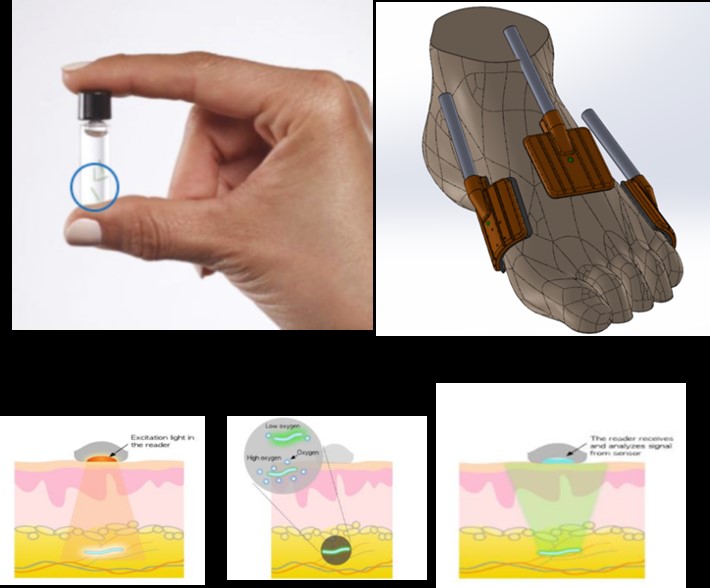
Εικόνα 4. Τοποθέτηση των ανιχνευτών οξυγόνου κάτω από το δέρμα και χρήση ειδικών ηλεκτροδίων για καταγραφή των επιπέδων οξυγόνου στο πόδι. Στο άμεσο μέλλον η καταγραφή αυτή θα γίνεται μέσω του κινητού τηλεφώνου. Αυτό θα ενημερώνει τον ασθενή και το θεράποντα ιατρό για πιθανό κίνδυνο επανεμφάνισης έλκους.
Ο Dr. Θεοδόσιος Μπίσδας είναι Διευθυντής της Κλινικής Αγγειοχειρουργικής στο Πρότυπο Κέντρο Καρδιάς και Αγγείων στο Ιατρικό Κέντρο Αθηνών. Αναπληρωτής Καθηγητής Αγγειοχειρουργικής στην Πανεπιστημιακή Κλινική του Μίνστερ της Γερμανίας και Διδάκτωρ της Ιατρικής Σχολής του Αννοβέρου Γερμανίας. Αποτελεί έναν από τους πρώτους πιστοποιημένους από τη Γερμανική Εταιρεία Αγγειοχειρουργικής, ενδοαγγειακούς χειρουργούς (endovascular specialist) της Ελλάδος. Έχει βραβευτεί με 5 βραβεία της Γερμανικής Εταιρείας Αγγειοχειρουργικής. 2 διεθνή βραβεία της Ευρωπαϊκής Εταιρείας Αγγειοχειρουργικής, και το περίφημο διεθνές βραβείο Vascular Career Advancement Award. Ήταν ο κύριος ερευνητής της μεγαλύτερης ανοιχτής πολυκεντρικής μελέτης στην ιστορία της Γερμανικής Εταιρείας Αγγειοχειρουργικής. (CRITISCH registry) για τη θεραπεία της κρίσιμης ισχαιμίας του κάτω άκρου και του διαβητικού ποδιού. Είναι μέλος της Ελληνικής, Αμερικανικής και Γερμανικής Εταιρείας Αγγειοχειρουργικής και ιδρυτής της παγκοσμίως γνωστής ιστοσελίδας Vascupedia (www.vascupedia.com). Ιατρείο: Κηφισίας 56, 15125, Μαροούσι, Επικοινωνία: 210 6862658, Ε: th.bisdas@gmail.com, W: www.bisdasmd.gr .

